L’ultima volta che sono stata a Spalato ho preso un taxi e, come sempre, ho iniziato a chiacchierare con il tassista. Tra una chiacchiera e l’altra, mi ha raccontato che è in pensione, ma che la pensione non fa per lui: si sente annoiato e inutile, quindi ha deciso di tornare a lavorare come tassista.
Poi ho incontrato un’ex collega che qualche anno fa non faceva altro che contare i giorni che la separavano dalla pensione. Ora che è pensionata, quando le ho chiesto come stava, mi ha risposto: “Il primo anno è stato durissimo, ma ora mi sto abituando: le mattine le riempio, i pomeriggi un po’ meno!”
Ho ascoltato molte storie simili. Per me, che non posso nemmeno immaginare di vivere senza un lavoro che mi appassiona e che rabbrividisco al pensiero dell’inattività, queste esperienze sono più che comprensibili.
Ma perché vi racconto tutto questo?
Ieri ho partecipato alla sessione plenaria del Forum della Non Autosufficienza dedicata all’invecchiamento e alla non autosufficienza, in cui si è parlato proprio di questo: dell’importanza dell’invecchiamento attivo come misura in grado di incidere positivamente sull’invecchiamento in salute.
Come è stato spiegato, sebbene i concetti di “invecchiamento attivo” e “invecchiamento in salute” vengano spesso usati come sinonimi, comprendere la differenza tra i due è essenziale per prolungare il periodo di vita in salute.
Che cosa significa sostenere un “invecchiamento attivo”? Significa che, oltre a promuovere stili di vita salutari, bisogna aiutare le persone anziane a rimanere parte attiva della società e a prevenire la solitudine e l’isolamento, fenomeni spesso presenti nella terza età.
Purtroppo, i dati mostrati evidenziano che a livello europeo si sia registrato un peggioramento dei dati sull’aspettativa di vita in salute e il conseguente aumento del divario tra durata della vita anagrafica e periodo caratterizzato dall’autosufficienza.
Sono state quindi presentate alcune iniziative nazionali e internazionali volte a garantire l’inclusione degli anziani e a prevenire la solitudine e l’isolamento.
Un esempio è il progetto Superblocks a Barcellona, che riorganizza le città garantendo maggiori aree di aggregazione tra i blocchi urbani con l’obiettivo di restituire alle persone spazi pubblici all’aperto, favorendo la vita sociale e l’attività all’aperto, nelle aree più verdi e con traffico ridotto.
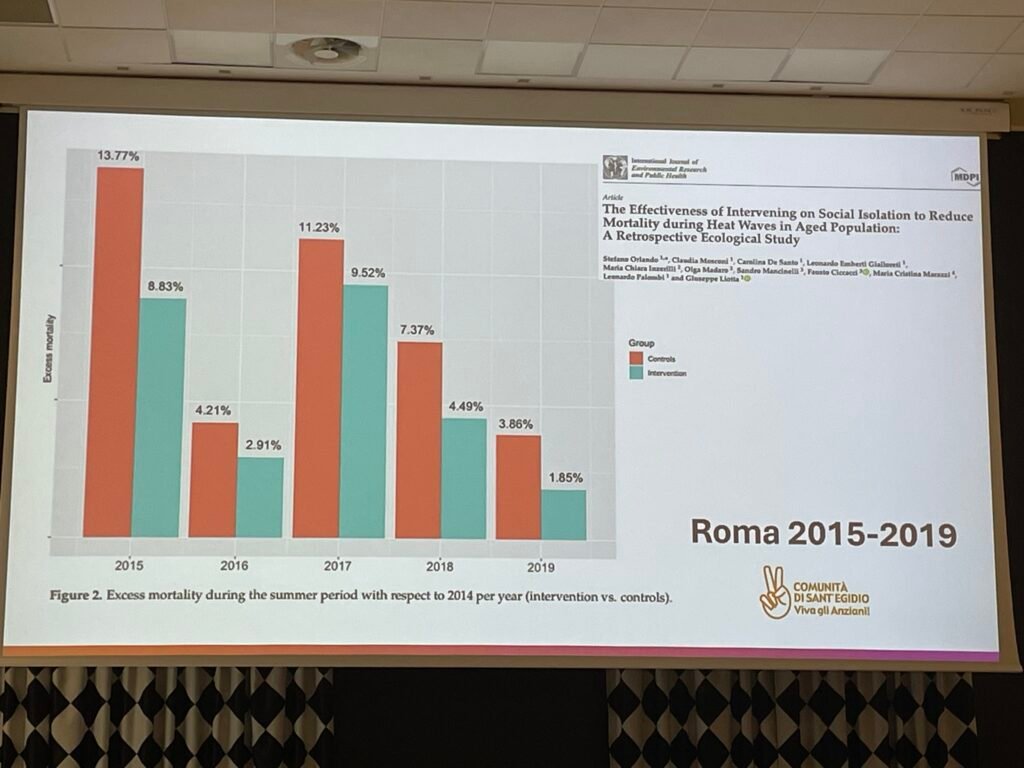
Un altro esempio è il programma “Viva gli Anziani”, nato a Roma nel 2004 e ormai diffuso in diverse città italiane (sito ufficiale). Il servizio mira a prevenire l’isolamento sociale degli anziani che vivono a domicilio. L’efficacia del programma è stata confermata da uno studio che ha mostrato una significativa riduzione della mortalità durante le ondate di calore estive grazie al monitoraggio costante e al pronto intervento (Orlando S. et al., International Journal of Environmental Research and Public Health, 2021; 18(21):11587).
Il co-housing rappresenta un’altra opportunità per favorire la socializzazione e permettere agli anziani di rimanere a casa. Uno studio su 11 co-housing a Roma ha mostrato un miglioramento statisticamente significativo della qualità della vita degli anziani coinvolti.
Infine, è stato menzionato anche il modello Buurtzorg (“buurt” = quartiere, “zorg” = assistenza), un’organizzazione sanitaria innovativa nata nei Paesi Bassi nel 2006 che oggi conta oltre 10.000 infermieri distribuiti in 850 team autogestiti. Il principio chiave del modello è “umanità prima della burocrazia”, realizzato tramite un approccio infermieristico olistico e centrato sulla persona, che promuove autonomia, continuità delle cure, fiducia e collegamento alle risorse comunitarie. I team, composti da un massimo di 12 infermieri, sono indipendenti e supportati da coach regionali e specialisti per funzioni amministrative e finanziarie. Tuttavia, sebbene i risultati registrati nei Paesi Bassi siano eccellenti, la loro diffusione al di fuori di quei territori richiede significativi adeguamenti organizzativi e una solida preparazione concettuale (Hegedüs A., Schürch A., Bischofberger I., Int J Nurs Stud Adv., 2022; 4:100061).
Nonostante tutte le iniziative elencate aiutino l’anziano a rimanere a casa e aumentino la sua autonomia, è innegabile il ruolo fondamentale del caregiver informale, quell’esercito di persone — prevalentemente parenti, amici o badanti, in larga maggioranza donne — che supporta l’anziano a domicilio e di cui si è discusso nell’ambito del workshop sulle politiche regionali a suo favore.
Ne è emerso che, sebbene la figura sia stata definita e riconosciuta a livello nazionale nel 2017 e alcuni passi avanti siano stati fatti, molte regioni non hanno ancora una legge specifica. L’inquadramento della questione differisce da regione a regione, creando disuguaglianze territoriali e la regione Emilia Romagna spicca a livello nazionale per il livello di sostegno previsto al caregiver familiare. Il disegno di legge nazionale attualmente in discussione rischia invece di fare passi indietro nella definizione delle figure riconosciute come caregiver, e nella definizione di misure di supporto di cui questi hanno bisogno, limitandole a un modesto supporto economico e trascurando l’importanza di sostegni di tipo informativo, formativo e psicologico.
Infine, ho partecipato al workshop di Villa Serena di Valdagno, struttura che utilizza strumenti innovativi e social media per comunicare il lavoro del personale e combattere i pregiudizi, sia dei potenziali lavoratori sia dell’opinione pubblica, spesso influenzata da “bad practices” enfatizzate dai media. Sebbene molti desiderino invecchiare a casa, ciò non sempre è possibile: con i dati demografici attuali, sarà sempre più difficile garantire l’assistenza esclusivamente tramite caregiver informali. Le strutture hanno quindi il compito di rassicurare non solo i parenti degli attuali ospiti riguardo alla qualità delle cure, ma anche i futuri ospiti sull’efficacia dell’assistenza fornita dai caregiver formali e qualificati.








