Nutrizione nell’anziano e il caregiver
Una volta ho sentito dire che bisognerebbe organizzare un convegno dal titolo “Nutrizione: dalla Z alla A”.
L’idea, in realtà, è molto più azzeccata di quanto sembri. Ed ecco perché.
Quando siamo sani, mangiare “male” o trascurare la nutrizione spesso non comporta conseguenze immediate ed evidenti. Finché la salute sembra solida, non percepiamo davvero l’importanza di un’alimentazione corretta. Al massimo ci preoccupiamo degli effetti estetici di una cattiva nutrizione. E anche lì, quante volte ci affidiamo alle diete “fai da te”, alle mode del momento, senza riflettere sulle possibili conseguenze per la salute?
Solo quando compare una malattia o una condizione cronica, gli effetti della cattiva nutrizione diventano visibili: perdita di peso, debolezza, complicazioni. A quel punto il problema diventa reale. E urgente.
E c’è di più. Di questo sono testimone diretta nel mio lavoro: anche quando il problema è evidente, soprattutto nelle persone con obesità, questa continua a essere percepita come un “problema” che aggrava le “vere patologie”, e non come una malattia vera e propria — che invece è.
Ed ecco spiegato perché alla nutrizione si comincia a pensare… nel momento Z.
Nel caregiving la situazione è ancora più paradossale.
Il caregiver, sommerso da responsabilità, doveri e stress, spesso trascura completamente la propria alimentazione. Al contrario, nella sua attività di assistenza, la nutrizione assume piano piano un ruolo centrale.
Nutrire chi si assiste diventa sinonimo di cura, di amore, di protezione, di affetto.
Da qui nasce anche il nome di questo blog: “Nutrire la cura”.
C’è una logica profonda in tutto questo. Se non si può guarire la malattia di base, ci si prende cura di ciò che è possibile controllare: l’alimentazione. Nutrire diventa un modo concreto di accudire.
E spesso c’è anche un pensiero silenzioso, ma potente: la paura che, se una persona non si nutre, la sua morte possa accelerare.
Questa paura cresce ancora di più quando, durante i pasti, il cibo smette di essere nutrimento e diventa un potenziale pericolo.
Ed è quello che accade quando compaiono i segni della disfagia.
Nota bene: Il testo che segue è volutamente lungo in quanto nelle community online leggo spesso le richieste d’aiuto dei caregiver proprio per i casi della disfagia. Sebbene immagino che sia un gran sollievo poter condividere con qualcuno le proprie preoccupazioni, mi rendo anche conto di quanto possa essere pericoloso seguire i consigli (difficili da dare se non personalizzati) di chi non è professionista.
Disfagia: che cos’è e quali sono le sue cause
La disfagia è la difficoltà a deglutire, cioè a far passare il cibo solido e i liquidi dalla bocca allo stomaco in maniera sicura ed efficiente.
Negli anziani è una condizione piuttosto frequente. Può dipendere dall’invecchiamento stesso, ma più spesso è legata alla copresenza di altre situazioni tipiche dell’anziano, come perdita di massa muscolare (sarcopenia), malattie neurologiche, l’assunzione di determinati farmaci o, come spesso accade nel caso dell’anziano, di molti farmaci contemporaneamente.
Come capire se una persona ha difficoltà a deglutire e sospettare la disfagia?
Ci sono alcuni segnali a cui prestare attenzione: Eccone i principali:
Tosse e starnuti mentre mangia o beve;
Cibo che viene mantenuto a lungo in bocca;
Necessità di deglutire più volte lo stesso boccone;
Voce “gorgogliante” dopo aver bevuto;
Sensazione di soffocamento;
Nei casi più gravi, mancanza di fiato.
Non sminuire l’importanza di questi segnali e non ignorarli. Intervieni subito, anche se accadono una volta al giorno.
La reazione più comune del caregiver: frullare tutto
Quando un caregiver si accorge che la persona fa fatica a deglutire, si spaventa e inizia immediatamente a modificare la consistenza dei pasti, ovvero a frullare, triturare, rendere tutto morbido o liquido. Ed è esattamente quello il momento in cui, dedicando troppo tempo alla preparazione dei pasti dell’assistito, inizia a dedicare troppo poco tempo alla propria alimentazione.
Ma, tornando all’assistito: è sufficiente questo intervento del caregiver? No!
Perché:
- La disfagia non riguarda solo i cibi solidi, ma molto spesso anche i liquidi.
- Non tutte le consistenze sono sicure per tutti: ogni persona ha un livello diverso di difficoltà e deve assumere liquidi e solidi di diversa consistenza. Vale a dire: tagliuzzare potrebbe essere assolutamente insufficiente, proprio come frullare e rendere liquido potrebbe essere pericoloso anziché sicuro.
- “Ha mangiato tutto” non significa “si è nutrito bene”: una minestra leggera o un brodo possono essere facili da mangiare, ma non apportano abbastanza proteine e nutrienti.
Nel tempo questo può portare ai rischi tipici della disfagia, ovvero alla malnutrizione e alla disidratazione.
Il rischio più serio: l’aspirazione
Il pericolo più grande è che piccole quantità di cibo o liquidi finiscano nei polmoni. Questo può succedere anche senza tosse evidente (si parla di aspirazione silente). Le conseguenze possono essere molto gravi, come la polmonite ab ingestis, che negli anziani può avere esiti severi.
A chi rivolgersi?
Se sospetti una disfagia, il primo passo è semplice: parlane con il medico curante.
Sarà lui a indirizzarti verso gli accertamenti o gli specialisti più adatti.
Gli esami più accurati
Gli strumenti diagnostici considerati “gold standard” sono:
• FEES (valutazione endoscopica della deglutizione)
• Videofluoroscopia
Sono esami strumentali che permettono di vedere esattamente cosa succede durante la deglutizione e di capire se cibo o liquidi finiscono nelle vie respiratorie.
Tuttavia, non sempre si parte subito da questi esami. Spesso il percorso inizia con una valutazione clinica non invasiva che potrebbe anche essere sufficiente.
Il ruolo fondamentale del logopedista
Il professionista di riferimento per la disfagia è il logopedista.
Attraverso test e osservazioni cliniche (screening del rischio), il logopedista può:
Valutare la sicurezza della deglutizione
Capire se il problema riguarda i solidi, i liquidi o entrambi
Definire il livello di gravità
Indicare la consistenza più sicura degli alimenti
Questa prima valutazione è fondamentale per ridurre il rischio di aspirazione.
Perché serve un lavoro di squadra?
La disfagia non è solo un problema di “come si mangia”, ma anche di quanto e cosa si riesce a mangiare.
Per questo è determinante un approccio multidisciplinare.
Il nutrizionista o dietista si occupa di garantire un adeguato apporto calorico e proteico.
Nella gestione della disfagia entrambi gli aspetti sono essenziali:
✔ Mangiare in modo sicuro
✔ Mangiare in modo sufficiente e nutriente
Cos’è l’IDDSI e perché è importante?
Nel 2013 è nata un’iniziativa internazionale chiamata IDDSI (International Dysphagia Diet Standardisation Initiative) con l’obiettivo di creare un sistema unico e condiviso per classificare le consistenze degli alimenti e dei liquidi destinati alle persone con disfagia.
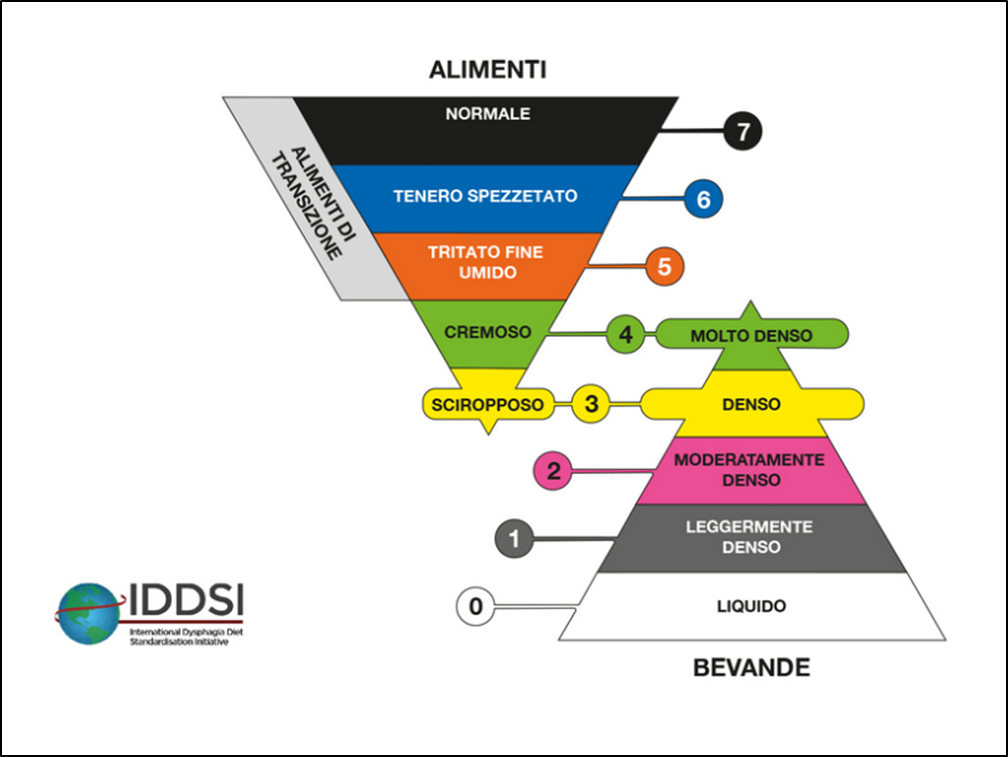
Prima dell’IDDSI, i professionisti utilizzavano scale e termini diversi, e questo creava confusione e aumentava i rischi.
Oggi il sistema IDDSI:
• Definisce livelli standardizzati per solidi e liquidi
• Aiuta i professionisti a parlare lo stesso linguaggio
• Permette di etichettare in modo chiaro e corretto prodotti per la disfagia (pasti pronti e addensanti)
• Aumenta la sicurezza della persona con disfagia
• Semplifica il lavoro del caregiver
Puoi trovare maggiori informazioni sul sito ufficiale:
👉 https://www.iddsi.org/
Nel link seguente trovi le indicazioni su come valutare la consistenza giusta degli alimenti e indicazioni riguardo ai cibi a maggior rischio di soffocamento.
Infine, sempre nel 2013, è stata validata la versione italiana dell’Eating Assessment Tool (EAT-10), un test di screening autosomministrato, utile per valutare il rischio di disfagia da soli, per rivolgersi poi, nel caso di un punteggio uguale o superiore a 3, agli specialisti che possano aiutare ad approfondire la diagnosi (Schlinder A. et al, 2013).

Riferimenti bibliografici:
- Antonio Schindler, MD; Francesco Mozzanica, MD; Anna Monzani, SLP; Eleonora Ceriani, SLP; Murat Atac, MD; Nikolina Jukic-Peladic, MD; Claudia Venturini, MD; Paolo Orlandoni, MD: Reliability and Validity of the Italian Eating Assessment Tool Ann Otol Rhinol Laryngol 2013;122:717-724;
- Orlandoni P., Jukic Peladic N. Review Article: Health-related Quality of Life and Functional Health status questionnaires in Oropharyngeal Dysphagia, Journal of Ageing Research and Clinical Practice, February 4, 2016, http://dx.doi.org/10.14283/jarcp.2016.87;
- Venturini C., Jukic Peladic N., Sestili M., Orlandoni P. Dysphagia as a side effect of pharmacotherapy in Nursing Home Residents, poster I. Congresso SINUC, Roma 06-08 Giugno 2016, abstract in Frontiers of Clinical Nutrition; Jukic Peladic N., Orlandoni P, Dell’Acquilla G., Carrieri B., Eusebbi P., Landi F. et al.Dysphagia in Nursing Home Residents: Management and Outcomes. JAMA 2019; vol 20 (2): 147-151;
- Dell’Aquila, G., Peladic, N.J., Nunziata, V. et al. Prevalence and management of dysphagia in nursing home residents in Europe and Israel: the SHELTER Project. BMC Geriatr 22, 719 (2022). https://doi.org/10.1186/s12877-022-03402-y;
- Jukic Peladic N, Orlandoni P, Di Rosa M, Giulioni G, Bartoloni L, Venturini C. Multidisciplinary Assessment and Individualized Nutritional Management of Dysphagia in Older Outpatients. Nutrients. 2023 Feb 22;15(5):1103. doi:10.3390/nu15051103. PMID: 36904102; PMCID: PMC10004837;
- Jukic Peladic N, Orlandoni P, Bartoloni L, Giulioni G, Venturini C, Fumagalli A. Diet management of older subjects with oropharyngeal dysphagia: The efficacy of ready-made texture-modified and fortified meals. Clin Nutr Open Sci. 2025 Feb;59:98–110.