Come evitare la malnutrizione
a cura di Giulia Giulioni
Vi è mai capitato di preparare il piatto preferito del vostro caro e vederlo rifiutato con un semplice “non mi va”, o notare che quella persona ora sembra trovare tutto insipido e mangia solo per dovere? Prendersi cura di una persona anziana significa spesso confrontarsi con questi cambiamenti improvvisi, che possono generare frustrazione e preoccupazione.
Come dietista, mi confronto quotidianamente con una realtà complessa: la malnutrizione nell’anziano non è quasi mai frutto di una singola causa, ma il risultato di un intreccio di fattori.
Per un caregiver, imparare a distinguere queste cause è il primo passo per prendersi cura in modo efficace della salute del proprio caro.
Molte delle difficoltà che si riscontrano non sono capricci, ma derivano da cause organiche legate all’età. Con il passare degli anni, il corpo subisce trasformazioni importanti, a partire dal cavo orale.
L’atrofia (riduzione di volume) della mucosa della lingua porta a una significativa riduzione del gusto: un anziano può avere bisogno di stimolazioni gustative fino a dieci volte superiori rispetto a un giovane per percepire lo stesso sapore. Se a questo aggiungiamo la perdita dei denti o l’uso di protesi non ottimali, la masticazione diventa faticosa, portando spesso all’abbandono di cibi fondamentali, verso diete monotone e poco nutrienti.
Questa fragilità prosegue lungo tutto l’apparato digerente. La naturale riduzione delle secrezioni gastriche e pancreatiche rende la digestione e l’assorbimento dei nutrienti meno efficienti, portando a un senso di sazietà precoce.

Fonte: Unsplash – Osmar do Canto
Oltre a questi cambiamenti fisiologici, dobbiamo considerare le cause di natura patologica.
Malattie croniche come lo scompenso cardiaco o l’insufficienza renale non solo riducono l’appetito, ma aumentano drasticamente il fabbisogno energetico del corpo, creando uno squilibrio pericoloso.
Anche l’assunzione di numerosi farmaci può causare effetti collaterali come nausea e alterazione del gusto, complicando ulteriormente il quadro.
Un punto di estrema attenzione per ogni caregiver è rappresentato dalla presbifagia e dalla disfagia, ovvero le alterazioni della deglutizione. Queste possono derivare da patologie neurologiche come l’ictus o malattie neurodegenerative come il Parkinson e l’Alzheimer.
La riduzione dell’alimentazione che ne deriva può innescare un circolo insidioso: la malnutrizione causa perdita di massa muscolare (sarcopenia), che indebolisce proprio i muscoli della gola necessari per deglutire, aggravando la disfagia. La paura di tossire o soffocare, porta l’anziano a mangiare sempre meno, peggiorando ulteriormente la sua fragilità.
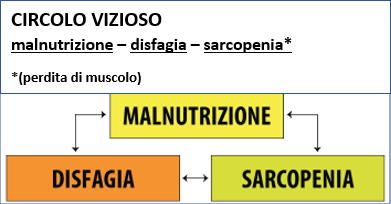
Immagine: Circolo vizioso malnutrizione – disfagia – sarcopenia
Pensiamo a quello che per eccellenza è considerato il piatto caldo “che ci fa bene”: la minestrina in brodo. Paradossalmente, questo è uno degli alimenti più pericolosi e problematici, perché unisce una parte liquida a una solida (la cosiddetta “doppia consistenza”), che richiede un coordinamento muscolare molto complesso per essere gestito in sicurezza.

Font: Unsplash-Keesha-s-Kitchen
La difficoltà a deglutire correttamente, spesso si manifesta in modo subdolo. Quindi attenzione a campanelli d’allarme quali:
– sensazione di cibo fermo in bocca o in gola,
– prolungamento dei tempi di assunzione del pasto,
– necessità di raschiarsi spesso la gola,
– comparsa di tosse involontaria durante il pasto o dopo 2-3 minuti dalla deglutizione del bolo.
Se notate un calo di peso non giustificato, una persistente mancanza di appetito o difficoltà durante il pasto, un confronto con figure esperte può aiutare a costruire una strategia alimentare su misura, capace di restituire il piacere della tavola in totale sicurezza.
Il mio consiglio come dietista: Osservare con attenzione questi cambiamenti è il primo passo per intervenire. Non si tratta solo di “farli mangiare”, ma di capire come e cosa proporre per mantenere la loro forza e la loro autonomia il più a lungo possibile.
Per gestire queste sfide nella quotidianità, possiamo adottare diverse strategie pratiche.
Invece di insistere su pochi pasti abbondanti, è molto più efficace proporre piccoli pasti nutrienti distribuiti durante tutta la giornata. Un trucco utile è arricchire le pietanze senza aumentarne il volume, magari aggiungendo olio extravergine d’oliva a crudo, del parmigiano grattugiato o un uovo alle preparazioni abituali.
Poiché la vista gioca un ruolo chiave quando il gusto diminuisce, curare la presentazione del piatto con colori vivaci e aromi invitanti può stimolare il desiderio di mangiare.
Non dimentichiamo poi l’importanza di offrire regolarmente acqua o tisane, poiché lo stimolo della sete tende a scomparire, esponendo l’anziano al rischio di disidratazione.